Psoriasis
- Psoriasis
- Psoriasis en placas
- Psoriasis en las palmas y las plantas
- Psoriasis en el cuero cabelludo
- Psoriasis en las uñas
- Psoriasis en la cara
- Psoriasis en los pliegues
- Psoriasis en gotas
- Psoriasis eritrodérmica
- Psoriasis pustulosa
- Factores causantes
- Signos y Síntomas
- ¿Cómo se diagnostica?
- Impacto de la Psoriasis
Psoriasis
La psoriasis es una enfermedad inflamatoria, sistémica y crónica. Es un trastorno no contagioso que acelera el ciclo de crecimiento de las células de la piel, ocasionando áreas gruesas y escamosas. Afecta a un estimado de 125 millones de personas en todo el mundo. En México, se estima que la prevalencia es entre 0.1 a 2.8%. La forma más común de psoriasis, conocida como psoriasis en placa, aparece en color rojo en zonas elevadas de la piel, cubriéndolas de escamas blancas que pueden ocasionar picazón y dolor e incluso agrietarse y provocar sangrados. La psoriasis puede representar un impacto en la calidad de vida del paciente. En la actualidad, no existe cura para esta enfermedad.
La psoriasis aparece más comúnmente en el cuero cabelludo, las rodillas, los codos y la espalda baja, aunque puede desarrollarse en cualquier parte de la piel, como las uñas de las manos y pies y en la cara.
Existen varias formas de psoriasis, pero la más común es la psoriasis en placas y afecta alrededor del 80% de los pacientes con psoriasis.
La psoriasis también puede estar asociada a otros padecimientos de salud. Las personas con psoriasis padecen con mayor frecuencia obesidad, diabetes, presión arterial alta, predisposición a la trombosis, linfoma cutáneo de células T y enfermedad de Crohn (enfermedad inflamatoria intestinal). Además, los pacientes con psoriasis pueden presentar una reducción en la supervivencia de 3.5 a 4.5 años.
Estudios demuestran que hasta un 30% de las personas con psoriasis desarrollan artritis psoriásica, enfermedad inflamatoria que causa dolor, rigidez e hinchazón alrededor de las articulaciones.
Aunque la psoriasis puede ocurrir en personas de todas las edades, por lo general aparece en personas entre 30 y 50 años.
La psoriasis se produce de igual manera tanto en mujeres como en hombres y se cree que el factor genético puede determinar su aparición.
Entre los tipos de psoriasis encontramos:
Psoriasis en placas
La psoriasis en placas constituye la forma más frecuente y se caracteriza por placas rojas bien delimitadas que pueden medir desde pocos milímetros hasta varios centímetros de diámetro. Si las placas cubren mucha superficie corporal, se habla de psoriasis generalizada; por lo general, se localizan en las rodillas, los codos y la zona sacra, aunque pueden aparecer en cualquier otra parte del cuerpo.
Psoriasis en las palmas y las plantas
Esta forma de psoriasis se caracteriza por placas muy secas e hiperqueratósicas y puede interferir mucho en el trabajo y en la vida personal, porque la piel suele agrietarse, sangrar y doler. La afectación plantar incluso puede ocasionar problemas de movilidad. Si no hay otras lesiones típicas de psoriasis en otras partes del cuerpo, puede ser difícil diagnosticarla, ya que se parece mucho a un eccema crónico. El tratamiento de esta forma de psoriasis es complejo.
Psoriasis en el cuero cabelludo
La afectación del cuero cabelludo es muy frecuente. Puede acompañar cualquier forma de psoriasis, incluso puede ser la forma de inicio o la única localización de la enfermedad. Se presenta en forma de descamación seca muy adherida (caspa gruesa) sobre una zona roja del cuero cabelludo. A veces, hay sólo una mínima descamación y otras veces escamas blancas gruesas adheridas, cubriendo todo el cuero cabelludo. En ocasiones, las lesiones de psoriasis se extienden hacia la frente, la nuca o detrás de las orejas.
Psoriasis en las uñas
La afectación ungueal es muy variable: algunos pacientes no la tienen, otros tienen pequeños puntos en las uñas, parecidos a las marcas de un dedal; algunos tienen engrosamiento y deformación de las uñas y otros manchas amarillas que corresponden al despegamiento de la uña de su lecho.
Las lesiones ungueales pueden asociarse a cualquier tipo de psoriasis. Además de las molestias para realizar algunos trabajos manuales, la afectación ungular suele preocupar por su visibilidad.
Su diagnóstico es difícil, porque todas las enfermedades de las uñas se parecen mucho, por lo que siempre es aconsejable la valoración de un dermatólogo.
Psoriasis en la cara
La afectación facial es poco frecuente, pero cuando ocurre interfiere mucho en la vida personal y profesional. La piel de la cara es más delicada y difícil de tratar que otras zonas del cuerpo, así que hay que tener cuidado con la mayoría de los tratamientos tópicos, ya que éstos pueden producir irritación u otros efectos secundarios. Cuando la psoriasis afecta la cara, puede confundirse también con la dermatitis seborreica.
Psoriasis en los pliegues
Este tipo de psoriasis se llama también psoriasis invertida. Las placas suelen ser más rojas y menos escamosas ; puede afectar cualquier pliegue cutáneo (axilas, ingles, debajo de los pechos, entre las nalgas, etc.). Es una forma muy incómoda y puede ser dolorosa e invalidante si se producen fisuras en el fondo de los pliegues. Es de difícil tratamiento con los medicamentos tópicos por la irritación que pueden producir y porque los corticosteroides tópicos deben usarse con limitaciones en esta localización.
Psoriasis en gotas
Este tipo de psoriasis recibe esta denominación porque las lesiones son pequeñas, menores de 2 cm, numerosas y distribuidas de forma irregular por todo el cuerpo, como una salpicadura. Es más frecuente en niños y jóvenes; suele aparecer tras una infección por estreptococos (bacterias), generalmente una faringo amigdalitis. En algunos casos se transforma en psoriasis en placas. Los brotes pueden repetirse cada vez que se padece anginas.
Psoriasis eritrodérmica
Recibe esta denominación cuando las lesiones afectan casi toda la superficie cutánea. La piel se encuentra muy roja, caliente y se descama de forma abundante. Es una forma grave de psoriasis que suele requerir ingreso hospitalario, pero afortunadamente es muy poco frecuente.
Psoriasis pustulosa
La psoriasis pustulosa es una complicación grave y poco habitual, en la que aparecen pústulas estériles (granos de pus no infecciosos) sobre las placas. Hay una forma localizada normalmente en manos y en pies, y otra generalizada. La generalizada, muy poco frecuente, también es grave y suele requerir ingreso hospitalario.
Factores causantes
La psoriasis comienza en el sistema inmunitario, principalmente con un tipo de células blancas presentes en la sangre llamadas linfocitos T. Los linfocitos T ayudan a proteger el cuerpo contra infecciones y enfermedades. En la psoriasis, los linfocitos T se activan indebidamente, causando la activación de otras respuestas inmunitarias. Esto produce hinchazón y el rápido reemplazo celular en la piel. Las personas que tienen psoriasis pueden notar que a veces la piel mejora y otras veces empeora. Los factores que pueden causar el empeoramiento de la piel con psoriasis incluyen:
- Infecciones.
- Estrés o tensión psicológica.
- Cambios en el clima, que resecan la piel.
- Ciertos medicamentos.
- Genética
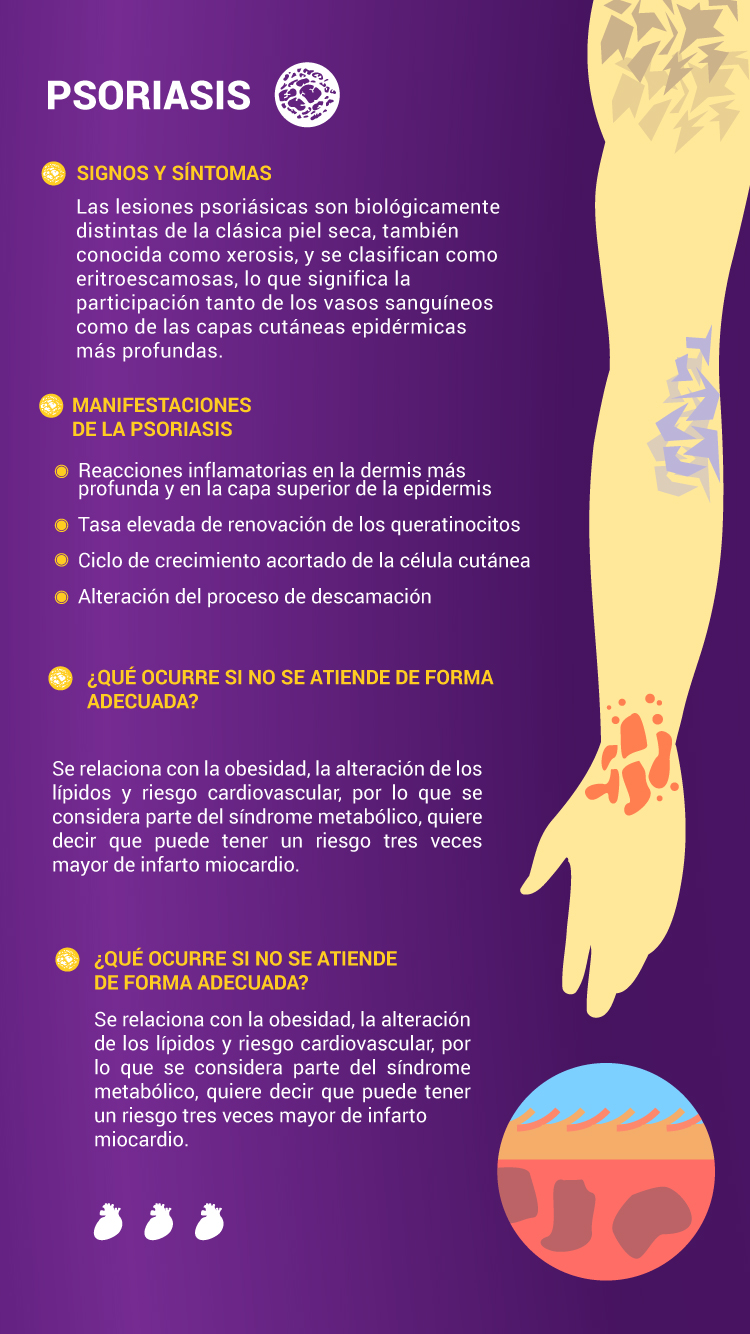
Signos y Síntomas
Las lesiones psoriásicas son biológicamente distintas de la clásica piel seca, también conocida como xerosis, y se clasifican como eritroescamosas, lo que significa la participación tanto de los vasos sanguíneos como de las capas cutáneas epidérmicas más profundas. Las deficiencias de la regeneración celular son la causa de las llamadas placas. Estas deficiencias se deben a múltiples factores:
- Reacciones inflamatorias en la dermis más profunda y en la capa superior de la epidermis.
- Tasa elevada de renovación de los queratinocitos (el tipo celular predominante de la epidermis).
- Ciclo de crecimiento acortado de la célula cutánea.
- Alteración del proceso de descamación (proceso natural por el cual se desprende la capa más externa de la piel).
¿Cómo se diagnostica?
La psoriasis puede ser difícil de diagnosticar porque en ocasiones los síntomas se parecen a los de otras enfermedades de la piel; en estos casos, el médico debe examinar una pequeña muestra de piel en el microscopio.
Impacto de la Psoriasis
La repercusión de la psoriasis alcanza el ámbito social, provocando rechazo por parte de otras personas, lo que influye directa o indirectamente en la vida social, laboral, familiar e incluso en las relaciones de pareja. Este rechazo que produce la psoriasis puede ser la causa de aparición de cuadros de ansiedad o depresión y, secundariamente, puede llevar a un consumo elevado de alcohol, tabaco o drogas.
Estudios realizados han demostrado que la psoriasis tiene un impacto negativo en la calidad de vida de quien la padece, relacionándose con un riesgo elevado de trastornos psiquiátricos, abstencionismo laboral y pérdida de productividad; 30% de los pacientes con psoriasis presenta ansiedad; 22% sufre depresión, 30% sufre artritis psoriásica; 7.5% sufre hiperlipidemia, dislipidemia o hiperglicemia y 40% sufre de síndrome metabólico.
A nivel físico:
afecta en mayor o menor medida a algunas de las actividades habituales del propio individuo, tales como el sueño, actividad sexual, actividades en el hogar, laborales y recreativas.
A nivel psicológico:
emocionalmente, los pacientes se ven afectados en su autoestima, ya que predomina una sensación de vergüenza y rechazo social. Por lo general, los pacientes con enfermedad moderada a severa se sienten inseguros, sufren ansiedad y pueden llegar a requerir tratamiento psicológico. Por tanto, es considerada una enfermedad “deformante”, que altera seriamente el modo en que una persona se ve a sí misma, cómo piensa que se le observa y cómo es realmente vista por los demás. Además, pueden experimentar sensación de enfermedad grave y desesperanza al saber que es crónica e incurable. Diferentes estudios refieren que esta enfermedad es comparable a la diabetes, en lo que se refiere a afectación en la calidad de vida, y es también considerada con mayor impacto que el cáncer.; cerca de 20% de los pacientes con psoriasis tienen cierto grado de afectación emocional, hasta llegar a contemplarse la idea del suicidio en 7% de los casos.
A nivel social:
Las personas con psoriasis suelen ser estigmatizadas por su entorno social, se siente aisladas, rechazadas y, por tanto, deprimidas, teniendo esto un impacto negativo en su calidad de vida, ya que afecta seriamente al desarrollo de sus actividades cotidianas. Muchos pacientes evitan reuniones sociales o de trabajo, evaden la entrada a recintos de actividades físicas donde se requiere una vestimenta ligera (piscina, gimnasio) e incluso presentan abstencionismo laboral. De acuerdo con un estudio, 55% de los pacientes con psoriasis reportaron trastornos sociales; 44% tuvieron limitaciones en vacaciones, actividades deportivas y recreativas y salidas nocturnas, y 37% manifestaron limitaciones en actividades cotidianas y en el tiempo que pasan con familiares.
La proporción de divorcios en personas casadas con pacientes con psoriasis es de 10.6%, 23% más elevada que en la población general (Research Patient Database Registry [RPDR], Boston, MA). Esta proporción es similar a la que se presenta en pacientes con esclerosis múltiple, cáncer de mama y enfermedad de Crohn. 37% de los familiares y parejas de pacientes con psoriasis informó que su relación íntima con los pacientes empeora con el tiempo. La psoriasis afecta negativamente las relaciones sexuales en la mitad de los pacientes.