¿Qué es?
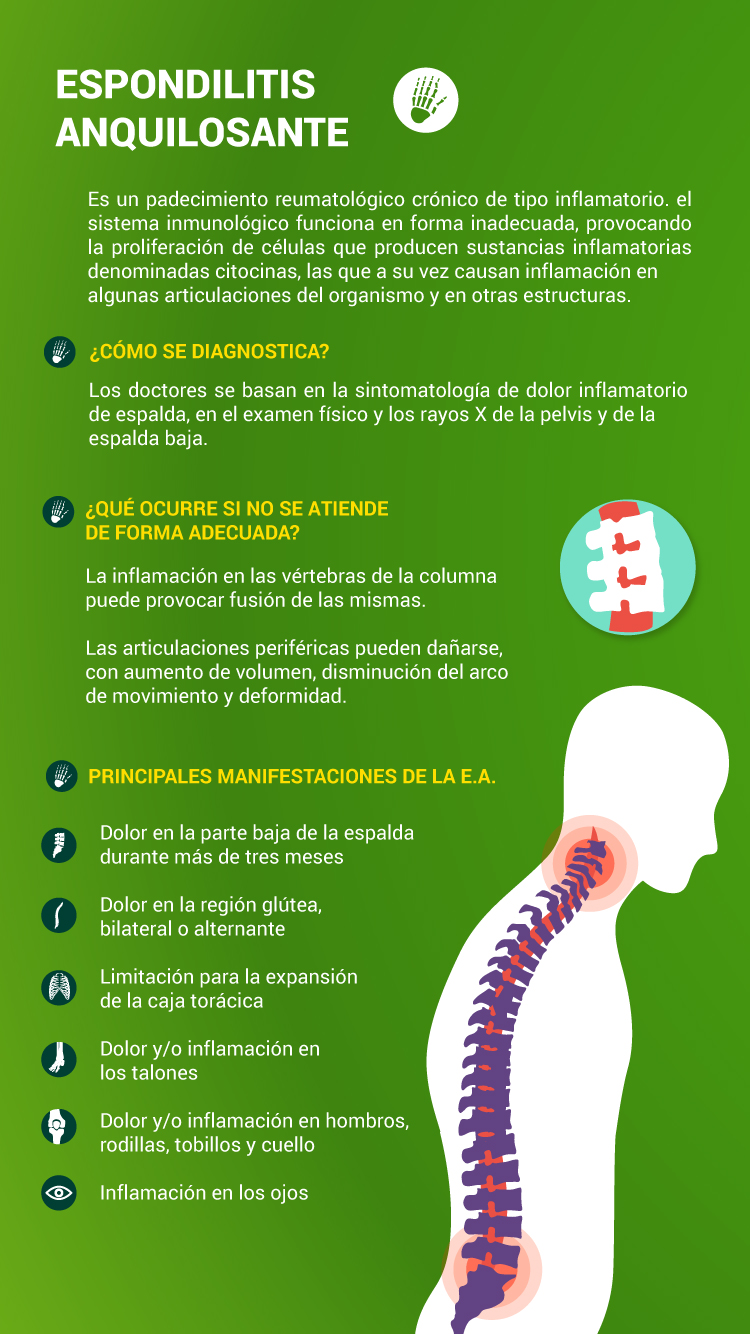
Es un padecimiento reumatológico crónico de tipo inflamatorio. En los pacientes con espondilitis anquilosante, también conocida como espondiloartritis o espondiloartropatía, el sistema inmunológico funciona en forma inadecuada, provocando la proliferación de células que producen sustancias inflamatorias denominadas citocinas, las que a su vez causan inflamación en algunas articulaciones del organismo y en otras estructuras. Entre estas citocinas destaca el llamado factor de necrosis tumoral, que es un mediador muy importante del proceso inflamatorio.
Por lo regular se inflaman las articulaciones fibrocartilaginosas de la columna (entre los cuerpos vertebrales) y la pelvis, así como las articulaciones grandes en las extremidades (hombros, caderas, rodillas); también se inflaman las entesis, que son los sitios de unión entre los tendones de los músculos y los huesos. En algunos pacientes se afectan otras estructuras, ocurriendo inflamación ocular o incluso alteraciones cardiovasculares.
La inflamación descontrolada en la columna vertebral puede generar la formación de nueva masa ósea que causa que la columna se fusione en una posición fija inmóvil. Esta fusión puede derivar en una postura encorvada hacia delante. La fusión del área donde las costillas se unen con la columna puede acarrear el anquilosamiento del tórax y, por lo tanto, restringir la capacidad y función pulmonar.
La severidad de la espondilitis anquilosante varía de persona a persona; no todas experimentarán las complicaciones más serias o tendrán fusión de la columna; algunas sólo presentarán dolor de espalda y malestar intermitentes, mientras que otras presentarán dolor severo y rigidez en varias áreas del cuerpo por períodos largos.
Factores causantes de la espondilitis anquilosante
Se desconoce la causa exacta de la espondilitis anquilosante. Al parecer, la enfermedad puede surgir por la interacción de factores genéticos e infecciosos que provocan un trastorno del sistema inmunológico.
- Factores genéticos. La enfermedad no se hereda en forma directa, pero sí es más frecuente en algunas familias. Se han identificado algunos genes que se asocian con mayor riesgo de padecer la enfermedad, en especial el denominado HLAB27, aunque la enfermedad puede presentarse en su ausencia.
- Factores infecciosos. Se considera que en las personas con riesgo genético alto, algunos agentes bacterianos provocan una alteración en el sistema inmunológico que persiste a pesar de que la infección haya desaparecido.
Signos y Síntomas
Los síntomas de la EA aparecen más frecuentemente en hombres jóvenes de entre 18 y 30 años. La enfermedad es menos común en mujeres, quienes tienen síntomas más leves que son más difíciles de diagnosticar. Se estima que alrededor de 900 mil mexicanos padecen este cuadro.
Los síntomas tempranos más comunes de la EA son:
- Dolor en la parte baja de la espalda durante más de tres meses. Típicamente, el dolor es más intenso por la noche y al despertar, y se alivia con el ejercicio.
- Dolor en la región glútea, bilateral o alternante.
- Limitación de movimiento y rigidez en la parte baja de la espalda; puede notarse dificultad al doblarse, agacharse o tratar de tocar la punta de los pies.
- Limitación para la expansión de la caja torácica.
- Dolor y/o inflamación en los talones.
- Dolor y/o inflamación en hombros, rodillas, tobillos y cuello.
- Inflamación en los ojos.
- Dolor crónico y rigidez de la espalda baja, las nalgas y las caderas. Este malestar generalmente se desarrolla lentamente por varias semanas o meses.
- Dolor y rigidez asociados a la EA que empeoran durante períodos de descanso o de inactividad y mejoran con el movimiento y el ejercicio.
- Las personas con EA frecuentemente se despiertan en medio de la noche o temprano en la mañana con dolor de espalda.
- Sentirse muy rígido.
Con el tiempo, el dolor y la rigidez pueden progresar a la espina dorsal superior e incluso a la cavidad torácica y al cuello. Por último, la inflamación causa que los huesos sacro iliaco y las vértebras se fusionen o crezcan unidas. Cuando los huesos se fusionan, la espina dorsal pierde su flexibilidad normal y se vuelve rígida. La cavidad torácica también se podría fusionar, lo cual limita la expansión normal del pecho y dificulta la respiración. La inflamación y el dolor también pueden observarse en las caderas, los hombros, las rodillas, los tobillos o en los dedos de los pies y de las manos, lo cual limita el movimiento. Los talones pueden afectarse, de manera que se siente incomodidad al pararse o caminar en superficies duras.
¿Cómo se diagnostica?
La consulta temprana con un médico, de preferencia un reumatólogo, es fundamental para obtener un diagnóstico con certidumbre y que favorezca el tratamiento adecuado.
Los doctores basan el diagnóstico de EA en la sintomatología de dolor inflamatorio de espalda, en el examen físico y los rayos X de la pelvis y de la espalda baja. Si los rayos X resultan cuestionables, se podrían practicar otros estudios de diagnóstico por imágenes, como una resonancia magnética, conocida por sus siglas en inglés MRI.
¿En quiénes se presenta la espondilitis anquilosante?
Por lo regular, la espondilitis anquilosante afecta a adultos jóvenes (en especial entre los 20 y los 45 años), aunque se han reportado casos en niños y a edades más avanzadas. Es una de las pocas enfermedades reumatológicas que es más frecuente en hombres que en mujeres (en una proporción de tres a cuatro hombres por cada mujer). También se ha observado que es más común en algunos grupos étnicos y en ciertas regiones geográficas (por ejemplo, en México es más común en la zona noroccidental que en el centro o sur del país).
¿Cómo evoluciona la enfermedad?
La espondilitis anquilosante suele iniciar de forma subaguda y presentar períodos de mayor sintomatología que alternan con mejoría parcial. Si no se trata adecuadamente, la inflamación persistente en las vértebras de la columna puede provocar fusión de las mismas.
Las articulaciones periféricas pueden dañarse, con aumento de volumen, disminución del arco de movimiento y deformidad. Además de la afección musculoesquelética, en algunos pacientes se presenta inflamación ocular o incluso alteraciones cardiovasculares.Impacto de la Espondilitis Anquilosante
Al ser una enfermedad reumática autoinmune, los pacientes con EA ven sensiblemente afectadas sus actividades, rutinas, aficiones y estilo de vida. Es de vital importancia tener un diagnóstico oportuno y ser tratado por un especialista en reumatología. Muchos pacientes son diagnosticados de manera tardía debido a que confunden el dolor de espalda con uno muscular y para cuando el paciente llega con un especialista, el padecimiento está en etapa avanzada.
Una de las características de la EA es que el dolor aumenta cuando se descansa, a diferencia de un dolor muscular, que se agudiza con el movimiento. La EA tendrá como consecuencia un gran impacto emocional y racional, pues el paciente, en muchas ocasiones, deberá abandonar sus actividades diarias debido a la incapacidad que ésta provoca. Cuando este tipo de enfermedades se presentan en personas jóvenes, les cuesta más trabajo comprender las limitaciones que sufren en su estilo de vida y en algunos casos, pueden tener problemas psicológicos debido al impacto que ocasiona, especialmente, cuando se encuentran en la etapa más activa de su vida. Algunas de las limitaciones tienen repercusiones en su vida escolar y social provocando pérdida de independencia y libertad, además de baja autoestima. Los pacientes también pueden desarrollar depresión, ansiedad, angustia e inseguridad.